Approccio multidisciplinare alla gestione del paziente osteoporotico sarcopenico
Trial FRAME, ARCH e BRIDGE per Romosozumab
L’EMA ha accettato di esaminare la richiesta di autorizzazione all’immissione in commercio per romosozumab con indicazione al trattamento dell’osteoporosi nelle donne in postmenopausa e negli uomini ad alto rischio di frattura.
Se approvato, romosozumab costituirà un nuovo trattamento per l’osteoporosi, aumentando la formazione ossea e simultaneamente riducendo il riassorbimento osseo per incrementare la BMD e ridurre il rischio di frattura. Romosozumab blocca selettivamente la sclerostina, una glicoproteina prodotta dagli osteociti che ha la funzione di inibire l’attività osteoblastica. Bloccando la sclerostina, romosozumab favorisce, in modo naturale, la formazione di nuovo tessuto osseo con una microstruttura regolare. Il nuovo anticorpo esercita quindi un’azione combinata: da una parte riduce il riassorbimento osseo e dall’altra ne stimola la formazione di nuovo, e ne aumenta la densità minerale. E’ sufficiente una sola somministrazione al mese (210 mg), per via sottocutanea.
La domanda di registrazione si basa sui risultati di tre studi di Fase 3: FRAME, che ha arruolato 7.180 donne in postmenopausa con osteoporosi; ARCH, che ha arruolato 4.093 donne in postmenopausa con osteoporosi e ad alto rischio di frattura; BRIDGE, che ha arruolato 245 uomini con osteoporosi.
L’agenzia valuterà il beneficio clinico complessivo del farmaco in questi tre studi chiave, compreso il potenziale di aumentare la BMD e ridurre il rischio di fratture nelle donne con osteoporosi, così come il segnale di sicurezza cardiovascolare emerso nello studio ARCH.
Studio FRAME
In questo studio sono state all’inizio reclutate 7.180 donne, randomizzate a romosozumab, 210 mg sottocutanea o a placebo ogni mese per 1 anno, seguite da denosumab 60 mg sottocutanea ogni 6 mesi per 36 mesi.
I partecipanti allo studio FRAME hanno un’età media di 71 anni. I punteggi T medi nella colonna vertebrale e nell’anca erano rispettivamente -2,7 e -2,5. Al basale, il 18,5% aveva fratture vertebrali prevalenti e il 22% aveva una storia di fratture non vertebrali. La prima fase di 12 mesi è stata completata dall’89% delle pazienti, la fase di 24 mesi dall’84% e la fase di 36 mesi dall’80%.
Risultati dello studio FRAME
A 12 mesi, i dati mostravano una riduzione del rischio relativo del 73% di nuove fratture vertebrali tra le donne che avevano ricevuto romosozumab rispetto a quelle che avevano assunto il placebo. E’ stata anche evidenziata una riduzione del 33% delle fratture cliniche e una diminuzione del 25% delle fratture non vertebrali.
Dopo 24 mesi sono state osservate nuove fratture vertebrali nello 0,6% del gruppo romosozumab rispetto al 2,5% del gruppo placebo, inferiore del 75%.
A 36 mesi l’aumento della densità minerale ossea lombare (BMD) era del 18,1% nel gruppo romosozumab/denosumab rispetto al 7,5% nel gruppo placebo/denosumab, per una differenza statisticamente significativa del 10,5% della BMD della colonna lombare.
Anche dopo 36 mesi, l’aumento della BMD totale dell’anca era del 9,4% nel gruppo romosozumab/denosumab rispetto al 4,2% nel gruppo placebo/denosumab, per una differenza del 5,2%. Nuove fratture vertebrali sono state riportate nel 2,8% del gruppo placebo/denosumab rispetto all’1% del gruppo romosozumab/denosumab, per una riduzione relativa del rischio del 66% (p <0,001).
E’ stata anche evidenziata una riduzione del 27% del rischio di fratture cliniche (p=0,004), del 21% di fratture non vertebrali (p=0,039), del 27% di fratture non vertebrali maggiori (p=0,015) e del 30% delle principali fratture osteoporotiche (p=0,006).
Gli eventi avversi sono stati generalmente equilibrati tra i gruppi. A 24 mesi si è verificato un caso di osteonecrosi della mascella e una frattura femorale atipica nel gruppo romosozumab rispetto al placebo in cui non ci sono stati questi episodi e un ulteriore caso di osteonecrosi sempre nel gruppo romosozumab. Nessun ulteriore caso è stato visto al timepoint dei 36 mesi.
A 12 mesi, sono stati segnalati gravi eventi cardiovascolari nell’1,1% dei pazienti trattati con placebo e nell’1,2% dei pazienti con romosozumab, mentre dopo 24 mesi i valori erano rispettivamente del 2,2% e del 2,3%.
A 12 mesi, sono stati riportati decessi per cause cardiovascolari nello 0,4% dei pazienti trattati con placebo e nello 0,5% nei pazienti romosozumab, percentuali che salivano allo 0,8% e 0,9% a 24 mesi.
Non è stata segnalata alcuna differenza negli eventi cardiovascolari tra i gruppi a 36 mesi.
Studio ARCH
Lo studio ARCH ha incluso 4.093 donne la cui età media era 74 anni e il cui T-score medio dell’anca era -2.8.
I partecipanti sono stati randomizzati a ricevere 210 mg di romosozumab sottocute una volta al mese o 70 mg di alendronato per via orale una volta alla settimana per 12 mesi. Successivamente, tutti i pazienti hanno ricevuto alendronato in aperto, 70 mg una volta alla settimana per 24 mesi.
Risultati dello studio ARCH
Nuove fratture vertebrali sono state osservate nell’11,9% del gruppo alendronato/alendronato e nel 6,2% del gruppo romosozumab/alendronato per 24 mesi, per una riduzione del rischio del 48% (p<0,001), mentre nuove fratture cliniche si sono verificate nel 13% e 9,7%, rispettivamente, per una riduzione del rischio relativo del 27% (p<0,001).
Per le fratture non vertebrali, i tassi erano rispettivamente del 10,6% e dell’8,7%, rappresentando una riduzione relativa del rischio del 19% (p=0,040).
Vale la pena notare che il romosozumab ha avuto performance superiori a un farmaco efficace; in grandi metanalisi, alendronato è stato dimostrato ridurre costantemente le fratture vertebrali, non vertebrali e dell’anca, fino al 50% dei pazienti con osteoporosi. Inoltre, sono stati osservati incrementi significativamente maggiori di BMD a entrambi i mesi 12 e 24 nel gruppo romosozumab rispetto al solo alendronato.
Durante lo studio in aperto, sei pazienti hanno presentato fratture femorali atipiche, due pazienti del gruppo romosozumab e quattro nel gruppo alendronato e due (uno di ciascun gruppo) hanno avuto osteonecrosi della mascella.
Gli eventi gravi cardiovascolari hanno avuto un’incidenza a 12 mesi del 2,5% nel gruppo romosozumab e 1,9% nel gruppo alendronato. Gli eventi ischemici cardiaci si sono verificati nello 0,8% del gruppo romosozumab e nello 0,3% del gruppo alendronato al mese 12 e nell’1,5% del gruppo romosozumab/alendronato e nell’1% del gruppo alendronato/alendronato al mese 24.
Studio BRIDGE
Risultati dello studio BRIDGE
Lewiecki E, et al “Continued fracture risk reduction after 12 months of romosozumab followed by denosumab through 36 months in the phase 3 FRAME (FRActure study in postmenopausal woMen with ostEoporosis) extension” ASBMR 2017; Abstract 1071.Saag K, et al “A randomized alendronate-controlled trial of romosozumab: results of the phase 3 ARCH study (Active-contRolled fraCture study in postmenopausal women with osteoporosis at High risk)” ASBMR 2017; Abstract LB-1162.
Source Reference: Saag KG, et al “Romosozumab or alendronate for fracture prevention in women with osteoporosis” N Engl J Med 2017;DOI:10.1056/NEJMoa1708322.
Denosumab efficacia antifratturativa a lungo termine
Lo studio registrativo del Denosumab, della durata di tre anni, ha dimostrato una riduzione significativa del rischio dellefratture vertebrali, o vertebrali e di femore. L’estensione del trial a 10 anni ha confermato, oltre al progressivo incremento della densità minerale ossea, l’efficacia antifratturativa con un ottimo profilo della safety.
Iperparatiroidismo primario: dalla diagnosi alla terapia
L’iperparatiroidismo primario è una condizione caratterizzata da elevati livelli di calcemia con valori di paratormone elevati o inappropriatamente normali. Un elevato livello di paratormone, quindi, non rimanda sempre a una diagnosi di iperparatiroidismo primario e va sempre posto in diagnosi differenziale con altre alterazioni del metabolismo fosfocalcico.
Ipofosfatasia nell’adulto
L’ipofosfatasia è una malattia metabolica rara, causata da mutazioni del gene della fosfatasi alcalina tessuto non specifica, che provocano un’alterazione dell’attività enzimatica. Le manifestazioni cliniche principali sono a carico di ossa e denti.
I farmaci per l’osteoporosi: nozioni per l’odontoiatra
L’odontoiatra, nella sua pratica clinica quotidiana, ha sempre più spesso come target pazienti in età medio-avanzata o senile, con un’alta prevalenza di patologia osteoporotica (ad esempio donne in post-menopausa) e in terapia con farmaci osteotrofici; inoltre è nota in letteratura una possibile, anche se non univoca, associazione fra alcuni di questi farmaci e l’insorgenza di una temibile complicanza, l’osteonecrosi delle ossa mascellari e/o della mandibola (osteonecrosis of the jaw ONJ), una forma di osteomielite quasi sempre legata a una infezione da Actinomiceti, che in genere riguarda pazienti che si sottopongono a interventi sul cavo orale con esposizione del tessuto osseo (estrazioni dentali, chirurgia implantare).
Ne consegue che l’odontoiatra debba acquisire la conoscenza circa i fondamenti della attuale terapia farmacologica per l’osteoporosi, per distinguere fra le differenti tipologie di trattamento e per poter riconoscere quei pazienti per i quali richiedere una valutazione osteo-metabolica pre-chirurgia orale ad opera di uno specialista del metabolismo minerale ed osseo (reumatologo, endocrinologo, internista, ortopedico, geriatra), con il fine di portare il paziente alla chirurgia implantare nelle migliori condizioni clinico-farmacologiche, ottimizzando la qualità dell’atto chirurgico e abbattendo al minimo il rischio di fallimento implantare.
Questa rubrica si propone di fornire all’odontoiatra i fondamenti inerenti la farmacodinamica, le indicazioni, i dosaggi dei principali farmaci attualmente utilizzati per il trattamento dell’osteoporosi.
I farmaci per il trattamento dell’osteoporosi classicamente si suddividono in 3 grandi categorie: farmaci anti-riassorbitivi (estrogeni, bisfosfonati, denosumab), farmaci anabolizzanti (teriparatide), e farmaci dual-acting con azione combinata anti-riassorbitiva e anabolizzante (stronzio ranelato). I bisfosfonati (antiriassorbitivi) sono i farmaci “storici” per il trattamento della osteoporosi, denosumab è un nuovo potente antiriassorbitivo con un meccanismo d’azione innovativo e diverso rispetto a quello dei bisfosfonati, teriparatide è un farmaco anabolizzante che rappresenta la nuova attuale frontiera di terapia per i pazienti ad alto rischio fratturativo.
I farmaci anti-riassorbitivi sono così chiamati in quanto svolgono la loro azione attraverso una inibizione degli osteoclasti, che sono le cellule deputate fisiologicamente al riassorbimento osseo, necessario per il mantenimento della omeostasi calcica all’interno dell’organismo.
La terapia ormonale sostitutiva (TOS) con estrogeni ha lo scopo di contrastare il fisiologico calo estrogenico tipico della post-menopausa, che è responsabile dell’aumento di citochine pro-infiammatorie (IL-I, TNF, IL- VI) e dell’attivazione delle cellule T con conseguente liberazione di RANK ligando, il principale mediatore della osteoclastogenesi. Le indicazioni alla TOS sono sostanzialmente tre: la paziente sintomatica per disturbi vasomotori o per secchezza vaginale, la “premature ovarian failure” (POF) prima dei 40 anni e la menopausa precoce fra i 40 e i 45 anni; l’osteoporosi post-menopausale non rappresenta una indicazione alla terapia sostitutiva, in relazione ai potenziali rischi oncologici peraltro non confermati in modo omogeneo dai diversi studi clinici.
I bisfosfonati si legano ai cristalli di idrossiapatite della matrice e si concentrano all’interfaccia osteoclasta-matrice ossea (sede del riassorbimento osseo), dove vengono internalizzati negli osteoclasti (endocitosi in corso di riassorbimento osseo) nei quali svolgono azione citotossica inducendone l’apoptosi cellulare.
I non-amino bisfosfonati (etidronato e clodronato) vengono incorporati in ATP-analoghi non idrossilabili, che interferiscono con l’attività mitocondriale degli osteoclasti inducendone la lisi cellulare. Gli amino-bisfosfonati (alendronato, risedronato, ibandronato, zoledronato) bloccano la FPP (farnesil-pirofosfato)-sintetasi necessaria per la funzione cellulare degli osteoclasti (inibizione della prenilazione delle proteine e assente formazione dell’orletto a spazzola) inducendone l’apoptosi cellulare. I bisfosfonati sono utilizzati in generale per il trattamento della osteoporosi post-menopausale e per la osteoporosi da glucocorticoidi, alcuni di essi sono registrati anche per il paziente di sesso maschile (alendronato, risedronato, zoledronato). E’ oggetto di dibattito la durata della terapia con bisfosfonati, in relazione alla bilancia fra l’efficacia (guadagno di densità minerale ossea e riduzione del rischio di frattura) e la safety (potenziale comparsa di effetti collaterali in particolare ONJ e fratture atipiche del femore); sono numerosi i dati della letteratura circa una associazione fra bisfosfonati e questi 2 effetti collaterali, tuttavia tale associazione non è univoca in quanto queste complicanze posso verificarsi anche in pazienti che non hanno mai assunto bisfosfonati in presenza di comorbilità concomitanti. Per alcuni bisfosfonati (ad esempio alendronato) esistono dati di efficacia e safety fino a 10 anni di trattamento continuativo.
Denosumab è un anticorpo monoclonale umano anti-RANK ligando, che è la citochina responsabile della attivazione dei pre-osteoclasti e della loro trasformazione a osteoclasti maturi; ne consegue che mentre i bisfosfonati svolgono un’azione citotossica su osteoclasti maturi, denosumab inibisce a monte la trasformazione degli osteoclasti in cellule mature e attive. Denosumab è registrato per il trattamento della osteoporosi post-menopausale ad aumentato rischio di frattura e per la prevenzione della perdita di massa ossea in maschi affetti da K prostata in blocco androgenico (in quest’ultimo caso il farmaco è in fascia C). Trattandosi di un potente antiriassorbitivo, è nota anche per denosumab una possibile associazione con ONJ e fratture atipiche del femore, ma al momento i dati della letteratura sono ancora pochi e i casi documentati sono molto rari. Lo studio di estensione di denosumab è giunto a 8 anni di trattamento continuativo, confermando i dati di efficacia e safety.
Teriparatide è il frammento 1-34 del paratormone, ormone fisiologicamente coinvolto nella omeostasi calcica dell’organismo attraverso la sua nota azione di attivazione del riassorbimento osseo; mentre la secrezione continua di PTH (come si verifica nell’iperparatiroidismo primario) determina un aumento di RANK ligando e quindi riassorbimento osseo, la somministrazione sottocute intermittente del frammento 1-34 attraverso complesse azioni all’interno del microambiente osseo (aumento di osteoprotegerina, riduzione della apoptosi di osteoblasti e osteociti, aumento della differenziazione degli osteoblasti, ridotta differenziazione della cellula staminale mesenchimale in miociti e adipociti, aumento di IGF-I a livello osseo, inibizione della sclerostina), determina un effetto finale di neoformazione ossea, oltre ad un effetto anti-dolorifico utile nelle fratture vertebrali da fragilità con associata sindrome antalgica. Teriparatide è indicato nella osteoporosi nelle donne in post-menopausa e negli uomini ad aumentato rischio di frattura e nella osteoporosi indotta da una prolungata terapia con glucocorticoidi per via sistemica nelle donne e negli uomini ad aumentato rischio di frattura. Il suo utilizzo nella pratica clinica è tuttavia limitato in base alla rimborsabilità prevista dalla Nota 79 alle seguenti tre categorie di pazienti: pazienti non-responder, pazienti con fratture multiple vertebrali/femorali, pazienti con osteoporosi da glucocorticolidi in presenza di fratture. La durata del trattamento è di 2 anni, al termine dei quali si chiude la finestra anabolica e si impone di proseguire con un antiriassorbitivo alla scopo di non perdere il guadagno di massa osssea ottenuto. Il farmaco è ben tollerato, rara l’ipercalcemia in corso di trattamento.
Per quanto riguarda il ranelato di stronzio, la componente attiva del farmaco è lo stronzio, che viene assorbito sulla superficie cristallina e solo in misura limitata si sostituisce al calcio presente nei cristalli di idrossiapatite; le azioni dello stronzio dimostrate in vitro sono: azione diretta sugli osteoblasti (replicazione/attivazione) e osteoclasti (inibizione), stimolazione della produzione di osteoprotegerina e inibizione della produzione di RANK ligando, interazione con CASR (calcium-sensing-receptor) osseo. Il ranelato di stronzio è registrato per il trattamento della osteoporosi severa nella donna e nel maschio (T-score < -2,5 in presenza di una nota frattura da fragilità) ed è controindicato in caso di storia di tromboembolismo venoso e nei pazienti con storia di patologia cardio-vascolare. Lo studio di estensione è giunto fino a 10 anni di trattamento continuativo.
La tabella 1 riassume in modo schematico i farmaci attualmente in uso per il trattamento dell’osteoporosi, indicando nello specifico i differenti dosaggi utilizzati nel paziente osteoporotico e nel paziente oncologico con metastasi ossee (prevenzione degli eventi scheletrici) e quelli che hanno un possibile ruolo patogenetico nello sviluppo della ONJ. Tutti i farmaci anti-osteoporosi devono essere somministrati in concomitanza con supplementazione con calcio e vitamina D, se necessari.
Tabella 1. Farmaci anti-osteoporosi (osteotrofici)
| Bisfosfonati
(anti-riassorbitivi) |
Non-amino-bisfosfonati
Clodronato dose paz. osteoporotico: 100 mg im ogni 7-14 gg Amino-bisfosfonati* alendronato dose paz. osteoporotico: 70 mg per os alla settimana risedronato dose paz. osteoporotico: 35 mg per os alla settimana oppure 75 mg per 2 gg consecutivi al mese ibandronato dose paz. osteoporotico: 150 mg per os al mese zoledronato dose paz. osteoporotico: 5 mg ev/anno (Aclasta) dose paz. oncologico: 4 mg ev/3-4 settimane (Zometa) |
| Denosumab*
(anti-riassorbitivo) |
dose paz. osteoporotico: 60 mg sc/6 mesi (Prolia)
dose paz. oncologico: 120 mg sc/mese (X-Geva) |
| Anabolizzanti | Teriparatide (Forsteo)
dose paz. osteoporotico: 20 gamma sc/die per 24 mesi |
| Farmaci dual-acting
(antiriassorbitivi + anabolizzanti) |
Ranelato di stronzio
(Protelos, Osseor) dose paz. osteoporotico: 2 gr per os/die |
*Farmaci con possibile ruolo nella ONJ
Bibliografia
- Das S, Crockett JC. Osteoporosis – a current view of pharmacological prevention and treatment. Drug Des Devel Ther. 2013;31(7):435-48.
- Allen MR, Burr DB. The pathogenesis of bisphosphonate-related osteonecrosis of the jaw: so many hypotheses, so few data. J Oral Maxillofac Surg. 2009 May;67(5 Suppl):61-70.
- Marx RE, Sawatari Y, Fortin M, Broumand V. Bisphosphonate-induced exposed bone (osteonecrosis/osteopetrosis) of the jaws: risk factors, recognition, prevention, and treatment. J Oral Maxillofac Surg. 2005 Nov;63(11):1567-75.
Osteonecrosi mascellare: prevenzione e trattamento
E’ noto che la terapia con bisfosfonati indicata per malattie maligne (metastasi ossee, ipercalcemia maligna), con dosi decine di volte superiori a quelle utilizzate per la terapia dell’osteoporosi, si può associare ad un aumento del rischio (sino all’1-10%) di sviluppare una sindrome definita osteonecrosi delle ossa del cavo orale (osteonecrosis of the jaw, ONJ), una forma di osteomielite quasi sempre legata a una infezione da Actinomiceti. Questa patologia è stata osservata con estrema rarità (0,01-0,04%) anche in pazienti in trattamento con bisfosfonati per l’osteoporosi che si sottopongano ad interventi sul cavo orale con esposizione del tessuto osseo (estrazioni dentarie, interventi parodontali invasivi, implantologia) [1,2].
Nuovi farmaci attualmente utilizzati nella pratica clinica per il trattamento della osteoporosi (denosumab) e per il trattamento di seconda linea di numerose neoplasie (anti-angiogenici: sunitinib, sorafenib, bevacizumab, tacrolimus, talidomide) sono stati occasionalmente associati a casi di ONJ.
Alla luce di questo nuovo scenario farmacologico, sempre più variegato e complesso e in continua evoluzione, la Società Americana dei Chirurghi Orali e Maxillo-facciali nel Position Paper del 2014 inerente le linee guida per la prevenzione e il trattamento della ONJ (www.aaoms.org) [3], ha sostituito il vecchio acronimo BR-ONJ (bisphosphonate-related osteonecrosis of the jaw) con quello di MR-ONJ (medication-related osteonecrosis of the jaw) allo scopo di sensibilizzare la classe odondoiatrica alle nuove evidenze scientifiche che correlano la ONJ non solo ai bisfosfonati (peraltro sempre meno utilizzati nella pratica clinica) ma anche ai nuovi numerosi farmaci attualmente usati nel campo della patologia osteo-metabolica sia essa benigna o maligna.
Il suddetto Position Paper fornisce utili raccomandazioni in alcune categorie di pazienti.
Nel paziente oncologico candidato a terapia con bisfosfonato ev o a terapia anti-angiogenica o a RT testa-collo, si raccomanda la bonifica del cavo orale preventiva (se le condizioni sistemiche sono permissive) e uno stretto follow-up odontoiatrico in corso di terapia.
Nel paziente oncologico già in terapia con bisfosfonato ev o con farmaci anti-angiogenici, si pone una controindicazione alla chirurgia del cavo orale con esposizione di tessuto osseo alveolare (implantologia) e si consiglia di prediligere soluzioni conservative.
Per quanto riguarda il paziente osteoporotico in terapia con bisfosfonato per os (il più frequente nella pratica clinica), si pone attenzione alla durata della terapia anti-riassorbitiva e alla eventuale presenza di fattori di rischio: se la durata della terapia con bisfosfonato è < 4 anni e in assenza di fattori di rischio (steroide cronico/farmaci anti-angiogenici), non è ritenuta utile in questo caso la sospensione del bisfosfonato in previsione della chirurgia orale; se invece la durata della terapia con bisfosfonato è < 4 anni ed è presente un fattore di rischio (steroide cronico/ farmaci anti-angiogenici) oppure la durata della terapia con bisfosfonato è > 4 anni in presenza o assenza di un fattore di rischio, è ritenuta utile la sospensione del bisfosfonato in previsione della chirurgia orale almeno 2 mesi prima con riassunzione del farmaco dopo completa guarigione ossea (in genere 3 mesi). In corso di terapia con bisfosfonato orale per patologia osteo-metabolica benigna gli autori sottolineano l’importanza di mantenere un’accurata igiene orale e un periodico controllo odontoiatrico.
Nel paziente con diagnosi di ONJ, in relazione alla decisione di sospendere o meno il bisfosfonato, si distinguono 2 categorie di pazienti: nel paziente oncologico in terapia con bisfosfonato ev è ritenuto utile valutare con l’oncologo la sospensione del bisfosfonato in base al rapporto rischio/beneficio, nel caso invece di paziente osteoporotico in terapia con bisfosfonato per os è ritenuta d’obbligo la sospensione del bisfosfonato valutando il passaggio ad altro tipo di terapia osteotrofica.
Nel Position Paper non si fa riferimento ai pazienti in terapia con denosumab al dosaggio per osteoporosi (60 mg sc/6 mesi) oppure con zoledronato al dosaggio per osteoporosi (5 mg ev/anno), per questi pazienti non esistono linee guida ufficiali in relazione alla pratica clinica da seguire in caso di programmata chirurgia orale; negli studi registrativi relativi a denosumab e zoledronato al dosaggio per osteoporosi sono stati documentati solo rari sporadici casi di ONJ; in considerazione della farmacocinetica delle 2 molecole, il razionale potrebbe essere quello di sfruttare una finestra temporale fra le 2 somministrazioni del farmaco (ricordando comunque la sostanziale differenza fra lo zoledronato che in qualità di bisfosfonato ha un “effetto coda” e il denosumab che in qualità di farmaco “on-off” determina alla sua sospensione una rapida ripresa del rimodellamento osseo) ma mancano al momento evidenze scientifiche a supporto di questa strategia operativa.
Bibliografia
1.Dodson TB. Intravenous bisphosphonate therapy and bisphosphonate-related osteonecrosis of the jaws. J Oral Maxillofac Surg. 2009;67(5 Suppl):44-52.
2.Borromeo GL, Tsao CE, Darby IB, Ebeling PR. A review of the clinical implications of bisphosphonates in dentistry. Aust Dent J. 2011;56(1):2-9.
3.Position Paper, American Association of Oral and MaxillofacialSurgeons, Medication-Related Osteonecrosis of the Jaw—2014 Update. www.aaoms.org
Infezione da HIV: patologia osteo-metabolica e chirurgia implantare
L’avvento della HAART (highly active antiretroviral therapy) ha trasformato l’infezione da HIV (Human Immunodeficiency Virus) in una malattia cronica con una aspettativa di vita sovrapponibile a quella della popolazione generale: i pazienti HIV-positivi vivono più a lungo e nel corso della vita possono presentare co-morbilità età-relate come diabete mellito, neoplasie maligne, malattie cardio-vascolari, fragilità ossea (più del 50% dei pazienti HIV-positivi sono osteopenici/osteoporotici con aumentata incidenza del rischio di frattura) (1,2).
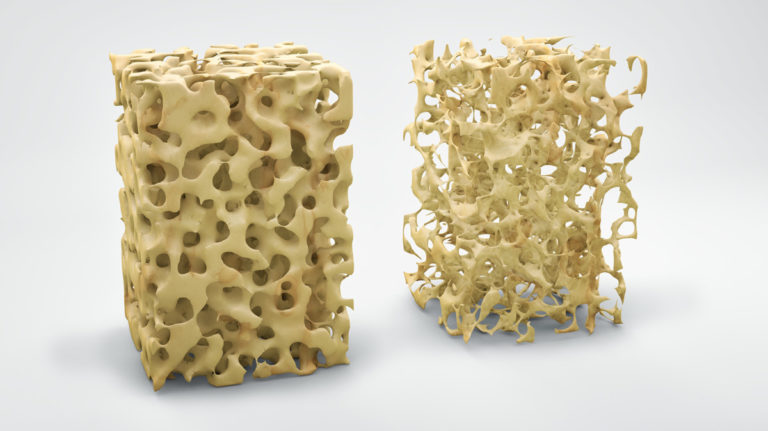
L’osteoporosi è definita come una malattia sistemica dello scheletro caratterizzata da una riduzione della massa ossea e da un deterioramento della microarchitettura del tessuto osseo con conseguente aumento del rischio di fratture da fragilità. La perdita di massa ossea può derivare da un aumento dell’attività degli osteoclasti (le cellule, di derivazione monocito-macrofagica, fisiologicamente deputate al riassorbimento osseo) come avviene ad esempio nella osteoporosi post-menopausale e nella osteoporosi in ambito di artrite reumatoide oppure da una riduzione dell’attività degli osteoblasti (le cellule, di derivazione mesenchimale, fisiologicamente deputate alla deposizione della matrice osteoide che viene successivamente mineralizzata tramite la deposizione di carbonato e fosfato di calcio) come avviene ad esempio nella osteoporosi senile e nella osteoporosi da glucocorticoidi (3,4).
In relazione alla chirurgia orale e implantare con esposizione del tessuto osseo, l’ infezione da HIV rappresenta ad oggi una controindicazione relativa ma non assoluta (5).
Nei pazienti HIV-positivi, ai fini della osteo-integrazione implantare, bisogna considerare fondamentalmente due fattori di rischio:
-la immunodepressione correlata alla riduzione numerica dei linfociti T CD4+
-la patologia osteo-metabolica correlata alla infezione da HIV e alla HAART.
Per quanto riguarda l’aspetto della immunodepressione, la controindicazione alla terapia implantare riguarda i pazienti con numero assoluto di linfociti T CD4+ inferiore a 400-500/mm3; in questi pazienti è molto importante valutare le co-morbilità e il tipo di terapia anti-retrovirale e considerare in casi selezionati la possibilità della chirurgia orale in corso di adeguata copertura antibiotica (6).
La patologia osteo-metabolica nei pazienti HIV-positivi è mediata fondamentalmente dai seguenti meccanismi: un’azione diretta del virus HIV e/o della HAART a livello dell’osso e la presenza di fattori concomitanti e co-morbilità associate (7,8) (Tabella 1).
Tabella 1. Fisiopatologia del danno osseo da HIV
| Fattore causale | Fisiopatologia |
| Azione diretta del virus HIV a livello osseo | Dis-regolazione immunitaria e infiammazione cronica che si esplica sia sugli osteoclasti nel senso di una loro attivazione con conseguente aumento del riassorbimento osseo sia sugli osteoblasti nel senso di una loro inibizione con conseguente riduzione della apposizione di nuova matrice osteoide |
| Azione diretta della HAART a livello osseo
-NRTIs (abacavir, emtricitabine, lamivudina, zidovudina) -NtRTIs (tenofovir) -PI (atazanavir, darunavir, fosamprenavir, lopinavir, ritonavir, tipranavir) |
Ripercussioni osteo-metaboliche attraverso meccanismi variegati e complessi e attualmente non completamente conosciuti |
| Fattori concomitanti e co-morbilità associate | -Malattie intercorrenti e loro terapia
-Ipogonadismo -Ipovitaminosi D e dieta ipocalcica -Malnutrizione -Terapia steroidea cronica -Tabagismo -Alcolismo -Vita sedentaria -Basso peso |
L’azione diretta del virus HIV a livello dell’osso è mediata da dis-regolazione immunitaria e infiammazione cronica e si esplica sia sugli osteoclasti nel senso di una loro attivazione con conseguente aumento del riassorbimento osseo sia sugli osteoblasti nel senso di una loro inibizione con conseguente riduzione della apposizione di nuova matrice osteoide. L’attivazione della osteoclasto-genesi è determinata da un duplice meccanismo: aumento della attività degli osteoclasti e aumento della differenziazione degli osteoclasti, quest’ultima mediata attraverso un’aumentata differenziazione della linea monocito-macrofacica in senso osteoclastico e un’aumentata produzione da parte di linfociti B e T di RANK-ligando (Receptor Activator of Nuclear Factor kappa-B Ligand) che è la principale citochina dell’osso che stimola la differenziazione dei pre-osteoclasti in osteoclasti maturi (9-13). L’inibizione della osteoblasto-genesi è determinata da un triplice meccanismo: induzione della apoptosi degli osteoblasti attraverso un meccanismo autocrino/paracrino mediato dal tumor necrosis factor (TNF)-alfa, riduzione della attività degli osteoblasti per riduzione della attività enzimatica della fosfatasi alcalina (enzima di membrana deputato alla mineralizzazione della matrice osteoide), riduzione della differenziazione degli osteoblasti attraverso attivazione del peroxisome proliferator-activated receptor (PPAR)-gamma con viraggio della differenziazione della cellula staminale mesenchimale verso la linea adipocitaria anziché verso la linea osteoblastica (14-17).
La HAART è in genere costituita dalla combinazione di un inibitore nucleosidico/nucleotidico della trascrittasi inversa (nucleoside/nucleotide reverse transcriptase inhibitors, NRTIs/NtRTIs) con un inibitore non nucleosidico della trascrittasi inversa (non–nucleoside reverse transcriptase inhibitors, NNRTIs) oppure con un inibitore della proteasi (protease inhibitors, PI). I farmaci anti-retrovirali possono avere ripercussioni osteo-metaboliche attraverso meccanismi variegati e complessi e attualmente non completamente conosciuti (18-26). L’effetto sull’osso degli anti-retrovirali di ultima generazione (inibitori dell’ingresso, entry inhibitors e inibitori della integrasi, integrase inhibitors) non sono ad oggi noti e rimangono da stabilire.
I fattori concomitanti e le co-morbilità associate che spesso complicano il decorso della infezione da HIV e che possono concorrere al danno osseo sono principalmente rappresentati da: malattie intercorrenti e loro terapia, ipogonadismo, ipovitaminosi D e dieta ipocalcica, malnutrizione, terapia steroidea cronica, tabagismo, alcolismo, vita sedentaria, basso peso (27-33).
Esistono evidenze che l’inizio precoce della HAART nella infezione da HIV possa attenuare la perdita di massa ossea in questo setting di pazienti, a riprova del fatto che, in una valutazione complessiva della fisiopatologia del danno osseo, giochino un ruolo preponderante la dis-regolazione immunitaria e la infiammazione cronica indotte dall’azione diretta del virus e le possibili co-morbilità associate, rispetto alla possibile azione sfavorevole della terapia anti-retrovirale (34).
Bibliografia
1.Harris VW, Brown TT. Bone loss in the HIV-infected patient: evidence, clinical implications, and treatment strategies. J Infect Dis 2012; 205: S391-398.
2.Berretta M, Cinelli R, Martellotta F, et al. Therapeutic approaches to AIDS-related malignancies. Oncogene. 2003 Sep 29; 22: 6646-6659.
3.NIH Consensus Development Panel on Osteoporosis Prevention, Diagnosis, and Therapy. Osteoporosis prevention, diagnosis, and therapy. JAMA 2001; 285:785–795.
4.Hofbauer LC, Hamann C, Ebeling PR. Approach to the patient with secondary osteoporosis. Eur J Endocrinol 2010;162:1009-20.
5.Hwang D, Wang HL. Medical contraindications to implant therapy: Part II: Relative contraindications. Implant Dent. 2007 Mar;16(1):13-23.
6.Hwang D, Wang HL. Medical contraindications to implant therapy: part I: absolute contraindications. Implant Dent. 2006;15(4):353-60.
7.Castronuovo D, Cacopardo B, Pinzone MR, et al. Bone disease in the setting of HIV infection: update and review of the literature. European Review for Medical and Pharmacological Sciences 2013;17:2413-2419.
8.Güerri-Fernández R, Villar-García J, Díez-Pérez A, Prieto-Alhambra D. HIV infection, bone metabolism, and fractures. Arq Bras Endocrinol Metabol. 2014 Jul;58(5):478-83.
9.Fakruddin JM, Laurence J. HIV envelope gp120-mediated regulation of osteoclastogenesis via receptor activator of nuclear factor kappa B ligand (RANKL) secretion and its modulation by certain HIV protease inhibitors through interferon-gamma/RANKL cross-talk. J Biol Chem 2003; 278:48251-48258.
10.Fakruddin JM, Laurence J. HIV-1 Vpr enhances production of receptor of activated NF-kB ligand (RANKL) via potentiation of glucocorticoid receptor activity. Arch Virol 2005; 150:67–78.
11.Gruber MF, Weih KA, Boone EJ, Smith PD, Clouse KA. Endogenous macrophage CSF production is associated with viral replication in HIV-1-infected human monocytederived macrophages. J Immunol 1995; 154:5528–5535.
12.Titanji K, Vunnava A, Sheth AN, et al. Dysregulated B cell expression of RANKL and OPG correlates with loss of bone mineral density in HIV infection. PLoS Pathog. 2014 Nov 13;10(10):e1004497.
13.Kelesidis T, Currier JS, Yang OO, Brown TT. Role of RANKL-RANK/osteoprotegerin pathway in cardiovascular and bone disease associated with HIV infection. AIDS Rev. 2014 Jul-Sep;16(3):123-33.
14.Gibellini D, De Crignis E, Ponti C, Cimatti L, Borderi M, Tschon M, et al. HIV-1 triggers apoptosis in primary osteoblasts and HOBIT cells through TNFalpha activation. J Med Virol 2008; 80:1507–1514.
15.Cotter EJ, Malizia AP, Chew N, Powderly WG, Doran PP. HIV roteins regulate bone marker secretion and transcription factor activity in cultured human osteoblasts with consequent potential implications for osteoblast function and development. AIDS Res Hum Retroviruses 2007; 23:1521–1530.
16.Wang L, Mondal D, La Russa VF, Agrawal KC. Suppression of clonogenic potential of human bone marrow mesenchymal stem cells by HIV Type 1: putative role of HIV type 1 Tat protein and inflammatory cytokines. AIDS Res Hum Retroviruses 2002; 18:917–931.
17.Cotter EJ, Mallon PW, Doran PP. Is PPARg a prsospective player in HIV-1 associated bone disease? PPAR Res 2009; 2009:1–9.
18.Carr A, Miller J, Eisman JA, Cooper DA. Osteopenia in HIVinfected men: association with asymptomatic lactic acidemia and lower weight preanti-retroviral therapy. AIDS 2001;15:703–709.
19.Pan G, Wu X, McKenna MA, Feng X, Nagy TR, McDonald JM. AZT enhances osteoclastogenesis and bone loss. AIDS Res Hum Retroviruses 2004; 20:608–620.
20.Izzedine H, Hulot JS, Vittecoq D, Gallant JE, Staszewski S, Launay-Vacher V, et al. Long-term renal safety of tenofovir disoproxil fumarate in antiretroviral naı¨ve HIV-1-infected patients. Data from a double-blind randomized active-controlled multicentre study. Nephrol Dial Transplant 2005; 20:743–746.
- Peyrie`re H, Reynes J, Rouanet I, Daniel N, Merle de Boever C, Mauboussin JM, et al. Renal tubular dysfunction associated with tenofovir therapy report of 7 cases. J Acquir Immune Defic Syndr 2004; 35:269–273.
- Barrios A, Garcia Benayas T, Gonza`lez-Lahoz J, Soriano V. Tenofovir-related nephrotoxicity in HIV-infected patients. AIDS 2004; 18:960–963.
- Labarga P, Barreiro P, Martin-Carbonero L, Rodriguez-Novoa S, Solera C, Medrano J, et al. Kidney tubular abnormalities in the absence of impaired glomerular function in HIV patients treated with tenofovir. AIDS 2009; 23:689–696.
24.Malizia A, Cotter E, Chew N, Powderly WG, Doran PP. HIV protease inhibitors selectively induce gene expression alterations associated with reduced calcium deposition in primary human osteoblasts. AIDS Res Hum Retroviruses 2007; 23:243–250.
25.Dusso A, Vidal M, Powderly WG, Yarasheski KE, Tebas P. Protease inhibitors inhibit in vitro conversion of 25(OH)-vitamin D to 1,25 (OH)2-vitamin D. Antiviral Therapy2000; 6:10–18.
- Cozzolino M, Vidal M, Arcidiacono MV, Tebas P, Yarasheski KE, Dusso A. HIV-protease inhibitors impair vitamin D bioactivation to 1,25-dihydroxyvitamin D. AIDS 2003; 17:513–520.
27.Mccomsey GA, Tebas P, Shane E, et al. Bone disease in HIV infection: a practical review and recommendations for HIV care providers. Clin Infect Dis 2010; 51: 937-946.
28.Tebas P, Powderly WG, Claxton S, et al. Accelerated bone mineral loss in HIV-infected patients receiving potent antiretroviral therapy. AIDS 2000; 14: F63-F67.
29.Brown TT. HIV: An under-recognized secondary cause of osteoporosis?. J Bone Miner Res 2013; 28: 1256-1258.
30.Yin M. Vitamin D, bone, and HIV infection. Top Antivir Med 2012; 20: 168-172.
31.Mansueto P, Seidita A, Vitale G, Gangemi S, Iaria C, Cascio A. Vitamin D Deficiency in HIV Infection: Not Only a Bone Disorder. Biomed Res Int. 2015;2015:735615.
32.Cotter AG, Sabin CA, Simelane S, et al; HIV UPBEAT Study Group. Relative contribution of HIV infection, demographics and body mass index to bone mineral density. AIDS. 2014 Sep 10;28(14):2051-60.
33.Kooij KW, Wit FW, Bisschop PH, et al; AGEhIV Cohort Study group. Low bone mineral density in patients with well-suppressed HIV infection: association with body weight, smoking, and prior advanced HIV disease. J Infect Dis. 2015 Feb 15;211(4):539-48.
34.Cotter AG, Mallon PW. The effects of untreated and treated HIV infection on bone disease. Curr Opin HIV AIDS. 2014 Jan;9(1):17-26.
Etilismo cronico e chirurgia implantare
L’etilismo cronico è definito come un’eccessiva ingestione volontaria di alcol etilico; si tratta di una malattia cronica recidivante cui contribuiscono diversi fattori quali la genetica, l’ambiente e lo stile di vita e che conduce a gravi conseguenze sia dal punto di vista sanitario che psicosociale (1).
Il parametro in grado di monitorare il fenomeno del consumo alcolico a rischio che tiene conto delle differenze legate al sesso e all’età della persona, è la cosiddetta unità alcolica (UA) che corrisponde a 12 grammi di etanolo, ovvero equivalente a un bicchiere piccolo (125 ml) di vino di media gradazione, o a una lattina di birra (330 ml) di media gradazione o a una dose da bar (40 ml) di superalcolico. L’INRAN (Istituto Nazionale di Ricerca per gli Alimenti e la Nutrizione), nelle sue Linee Guida per una Sana Alimentazione, considera moderata, in accordo con le indicazioni dell’Organizzazione Mondiale della Sanità, una quantità giornaliera di alcol equivalente a non più di 2-3 unità alcoliche per l’uomo, non più di 1-2 unità alcoliche per la donna e non più di 1 unità alcolica per l’anziano (2).
L’etilismo cronico è associato a varie manifestazioni patologiche in ambito odontostomatologico: glossiti, periodontiti, carie ricorrenti, gengiviti, neoplasie del cavo orale e del faringe.
Le glossiti e periodontiti sono favorite anche da fattori concomitanti quali la scarsa igiene, la diminuzione delle difese locali, l’alterazione della secrezione salivare (xerostomia) e la malnutrizione. I consumatori di dosi cospicue di alcolici tendono a ridurre progressivamente la assunzione di cibo e quindi a contrarre carenze alimentari specifiche, in particolare deficit vitaminici (B1, B6, B12) e di oligoelementi, substrati ossidabili e di aminoacidi e acidi grassi essenziali concause dei danni biochimici e funzionali al fegato, al sistema nervoso centrale e al sistema immunitario. Un quadro clinico di glossite in stati carenziali presenta una lingua con lesioni rosse lineari o a macchia, depapillazione con arrossamento o pallore; si possono anche osservare ulcere orali o stomatiti angolari e afte ricorrenti (3).
Le evidenze della letteratura indicano una forte associazione tra l’alcol dipendenza e il rischio di sviluppare patologie di carattere odontoiatrico, come perdita, mancanza o rottura dei denti, carie ricorrenti, periodontiti e gengiviti, spesso con episodi di sanguinamento; in particolare nei casi di gengivite si verifica uno stato infiammatorio acuto, caratterizzato dalla distruzione di una o più papille interdentali e dalla rapida distruzione della gengiva; l’infiammazione può assumere carattere necrotizzante e talvolta si osserva erosione dentale da rigurgito (4,5). E’ necessario considerare che tra i forti alcolisti uno stato clinico generale fortemente compromesso, molto spesso peggiorato dall’abuso di sostanze stupefacenti, oltre che un contesto sociale e psicologico disincentivante, nel quale prevale una generale trascuratezza di sé e quindi una scarsa igiene orale, amplifica in senso negativo questi stati patologici. Oltre a ciò, il consumo cronico di etanolo in primis contribuisce in maniera significativa a creare un microambiente pro-infiammatorio a livello della cavità orale, creando quindi le premesse per un indebolimento generale dei denti e di tutto l’apparato parodontale annesso (6).
E’ nota l’associazione fra consumo cronico di alcol e tumori del cavo orale e del faringe. Il fumo di sigaretta, la scarsa igiene orale e la malnutrizione aumentano indipendentemente il rischio di tumore del tratto gastrointestinale superiore e l’alcol sembra modificare questi fattori di rischio con un effetto sinergico. La maggior parte (90%) dei tumori maligni del cavo orale sono carcinomi squamocellulari, ovvero tumori che originano dagli epiteli superficiali. Le sedi principalmente colpite sono il pavimento del cavo orale, la pelvi e i bordi linguali, il trigono retromolare, il palato molle (7,8). Delle neoplasie del cavo orale, la leucoplachia può rappresentare una lesione pre-cancerosa (il potenziale premaligno è più alto per quella verrucosa e ancora maggiore per quella disomogenea con un tasso di trasformazione maligna sopra il 20%) (9).
In relazione alla chirurgia orale e implantare, l’alcolismo rappresenta una possibile controindicazione; fattori di rischio spesso associati al consumo cronico di alcol e che possono influire negativamente sulla osteo-integrazione implantare sono principalmente rappresentati da: tabagismo, epatopatia cronica con diatesi emorragica, osteoporosi (l’alcol etilico agisce sfavorevolmente a livello osseo attraverso un’inibizione degli osteoblasti e un’attivazione degli osteoclasti), immunodepressione, malnutrizione (in particolare carenza di folato e vitamine del gruppo B) (10).
Evidenze in modelli animali hanno dimostrato una significativa compromissione della osteo-integrazione implantare in conigli sottoposti ad assunzione cronica di etanolo (11).
Nell’uomo uno studio prospettico ha indagato la possibile relazione fra la perdita ossea peri-implantare e il consumo cronico di alcol; sono stati arruolati 185 pazienti sottoposti al posizionamento complessivo di 514 impianti e seguiti nel tempo per un follow-up di 3 anni; l’analisi multivariata ha dimostrato che la perdita di osso marginale peri-implantare (valutata con ortopantomografia e tomografia) era associata in modo significativo alle seguenti condizioni di rischio: consumo giornaliero di etanolo superiore a 10 gr, tabagismo e placca/infiammazione gengivale (12). Gli autori concludono che l’alcolismo cronico non può essere considerato una controindicazione assoluta alla chirurgia orale e implantare, tuttavia va sottolineato come il paziente etilista sia a maggior rischio di complicanze e di conseguente fallimento implantare.
Bibliografia
1.American Psychiatric Association Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition, 2013.
2.Istituto Nazionale per gli Alimenti e la Nutrizione. Linee guida per una sana alimentazione italiana. Roma: Ministero delle Politiche Agricole e Forestali, INRAN; 2003.
3.Salvagnini M, Naccarato R. Alcol, nutrizione, danno d’organo e neoplasie: aspetti di fisiopatologia digestiva. Ann Ital Med Int. 2002; 17: 117-120.
4.Jansson L. Association between alcohol consumption and dental health. J Clin Periodontol. 2008 May;35(5): 379-384.
5.Meurman JH, Vesterinen M. Wine, alcohol, and oral health, with special emphasis on dental erosion. Quintessence Int. 2000 Nov-Dec; 31(10):729-733.
6.Khocht A, Schleifer SJ, Janal MN, Keller S. Dental care and oral disease in alcohol-dependent persons. J Subst Abuse Treat. 2009 Sep; 37(2): 214-218.
7.Pelucchi C, Gallus S, Garavello W, Bosetti C, La Vecchia C. Alcohol and tobacco use, and cancer risk for upper aerodigestive tract and liver. Eur J Cancer Prev. 2008 Aug; 17(4): 340-344.
8.Ansary-Moghaddam A, Huxley RR, Lam TH, Woodward M. The risk of upper aero digestive tract cancer associated with smoking, with and without concurrent alcohol consumption. Mt Sinai J Med. 2009 Aug; 76(4): 392-403.
9.Yardimci G, Kutlubay Z1, Engin B1, Tuzun Y1. Precancerous lesions of oral mucosa. World J Clin Cases. 2014 Dec 16; 2(12): 866-872.
10.Diz P, Scully C, Sanz M. Dental implants in the medically compromised patient. J Dent. 2013 Mar;41(3):195-206.
11.Koo S, König B Jr, Mizusaki CI, Allegrini S Jr, Yoshimoto M, Carbonari MJ. Effects of alcohol consumption on osseointegration of titanium implants in rabbits. Implant Dent. 2004 Sep;13(3):232-7.
12.Galindo-Moreno P, Fauri M, Avila-Ortiz G, Fernández-Barbero JE, Cabrera-León A, Sánchez-Fernández E. Influence of alcohol and tobacco habits on peri-implant marginal bone loss: a prospective study. Clin Oral Implants Res. 2005 Oct;16(5):579-86.