La Endocrine Society ha pubblicato a marzo sul JCEM un aggiornamento delle linee guida relative alla gestione farmacologica dell’osteoporosi nelle donne in postmenopausa.
Gli autori hanno esaminato i risultati di meta-analisi e di studi clinici per valutare l’efficacia di romosozumab – anticorpo monoclonale che blocca gli effetti della sclerostina – per la prevenzione delle fratture, concludendo che questo farmaco può essere considerato un’opzione di trattamento per le donne in postmenopausa ad alto rischio di frattura osteoporotica.
Date le avvertenze sugli effetti avversi del romosozumab riportate nel foglietto illustrativo, lo specialista deve valutare attentamente il profilo di rischio cardiovascolare nella singola paziente prima della prescrizione del farmaco, poiché i dati della sperimentazione clinica di uno studio comparativo attivo mostrano uno squilibrio negli eventi avversi cardiovascolari gravi tra romosozumab e alendronato.
Linee guide aggiornate a seguito di approvazione di romosozumab
La pubblicazione dell’aggiornamento delle linee guida relative alla gestione farmacologica dell’osteoporosi nelle donne in postmenopausa si è resa necessaria per rispondere alla recente approvazione di romosozumab da parte della Food and Drug Administration (FDA), della European Medicines Agency [Romosozumab, approvazione CE per trattamento di osteoporosi severa], della Health Canada e di altre agenzie e rappresenta un emendamento formale alla pratica clinica recentemente pubblicata dalla Endocrine Society “Linee guida per la gestione farmacologica dell’osteoporosi postmenopausale”.
|
GRADO |
|
|---|---|
| 1. Chi trattare | |
|
1.1 Si consiglia di trattare con terapie farmacologiche le donne in postmenopausa ad alto rischio di fratture, in particolare quelle che hanno subito una recente frattura, poiché i benefici superano i rischi. |
(1|⊕⊕⊕⊕) |
|
2. Bisfosfonati |
|
|
2.1 Nelle donne in postmenopausa ad alto rischio di fratture, per ridurre il rischio di fratture si raccomanda il trattamento iniziale con bifosfonati (alendronato, risedronato, acido zoledronico, e ibandronato). Osservazione tecnica: ibandronato non è raccomandato per ridurre il rischio di fratture non vertebrali o dell’anca. |
(1|⊕⊕⊕⊕) |
|
2.2 Nelle donne in postmenopausa con osteoporosi che assumono bisfosfonati, si raccomanda di rivalutare il rischio di fratture dopo tre-cinque anni: alle donne che rimangono ad alto rischio di fratture si consiglia di continuare la terapia, mentre per quelle a basso o moderato rischio di fratture dovrebbe essere presa in considerazione una “vacanza terapeutica”. Osservazione tecnica: una vacanza terapeutica da bisfosfonati è operativamente definita come una sospensione temporanea della somministrazione di bisfosfonati per un massimo di cinque anni. Questo periodo può essere prolungato in funzione della densità minerale ossea e delle condizioni cliniche di ogni singolo paziente. L’evidenza della conservazione dei benefici durante una vacanza da bisfosfonati è più marcata per l’alendronato e l’acido zoledronico, per i quali ci sono studi randomizzati. Sulla base di evidenze ricavate da trial che mostrano effetti residui dopo tre anni di somministrazioni annuali, per l’acido zoledronico (somministrazione i.v. annuale 5 mg) è più appropriato un periodo di rivalutazione più breve della durata di tre anni. Una volta iniziata una vacanza da bisfosfonati, è opportuno rivalutare il rischio di frattura a intervalli di due-quattro anni e considerare di ricominciare la terapia per l’osteoporosi prima del massimo suggerito a cinque anni nel caso si verifichi un significativo calo della densità minerale ossea, intervenga una frattura o altri fattori alterino lo stato di rischio clinico. |
(1|⊕⊕OO) |
|
3. Denosumab |
|
|
3.1 Nelle donne in postmenopausa con osteoporosi che sono ad alto rischio di fratture osteoporotiche, si consiglia di utilizzare denosumab come trattamento iniziale alternativo. Nota tecnica: il dosaggio raccomandato è di 60 mg per via sottocutanea ogni sei mesi. Se il farmaco viene assunto a un intervallo superiore a sei mesi, gli effetti di denosumab sul rimodellamento osseo, valutati con marker di turnover osseo, si annullano dopo sei mesi. Pertanto, con questo farmaco non è consigliabile una sospensione farmacologica o l’interruzione del trattamento. |
(1|⊕⊕⊕⊕) |
|
3.2 Nelle donne in postmenopausa con osteoporosi che assumono denosumab, si consiglia di rivalutare il rischio di fratture dopo cinque-dieci anni e per le donne che rimangono ad alto rischio di fratture si suggerisce di continuare con denosumab o di trattarle con altre terapie per l’osteoporosi. |
(2|⊕OOO) |
|
3.3 Nelle donne in postmenopausa con osteoporosi che assumono denosumab, l’assunzione di denosumab non dovrebbe essere ritardata o interrotta senza la successiva somministrazione di una terapia antiriassorbitiva (ad es. bisfosfonati, terapie ormonali o modulatori selettivi del recettore degli estrogeni) o altra terapia somministrata al fine di prevenire un rebound del turnover osseo e diminuire il rischio di una rapida perdita di densità minerale ossea e un aumento del rischio di fratture. |
(Dichiarazione di buone prassi non classificata) |
|
4. Teriparatide e abaloparatide (analoghi dell’ormone paratiroideo e ormone paratiroideo) |
|
|
4.1 Nelle donne in postmenopausa con osteoporosi ad altissimo rischio di fratture, come quelle con fratture vertebrali gravi o multiple, per la riduzione delle fratture vertebrali e non vertebrali si raccomanda un trattamento con teriparatide o abaloparatide fino a due anni. |
(1|⊕⊕⊕O) |
|
4.2 Nelle donne in postmenopausa con osteoporosi che hanno completato un ciclo di teriparatide o abaloparatide, si consiglia il trattamento con terapie antiriassorbitive per l’osteoporosi per mantenere nel tempo il guadagno della densità ossea. |
(1|⊕⊕OO) |
|
Romosozumab (AGGIORNAMENTO 2020) |
|
|
A.1 Nelle donne in postmenopausa con osteoporosi ad altissimo rischio di fratture, come quelle con osteoporosi grave (per es. basso T-score <-2,5 e fratture) o fratture vertebrali multiple, è consigliato il trattamento con romosozumab fino a un anno per riduzione delle fratture vertebrali, dell’anca e non vertebrali. Osservazione tecnica: il dosaggio raccomandato è di 210 mg al mese per iniezione sottocutanea per 12 mesi. In attesa di ulteriori studi sul rischio cardiovascolare associato alla somministrazione di romosozumab, le donne ad alto rischio di malattie cardiovascolari e ictus non devono essere prese in considerazione per questo trattamento. L’alto rischio include un precedente infarto del miocardio o ictus. |
(1|⊕⊕⊕O) |
|
A.2 Nelle donne in postmenopausa con osteoporosi che hanno completato un ciclo di romosozumab, è raccomandato il trattamento con terapie antiriassorbitive per l’osteoporosi per mantenere l’aumento della densità minerale ossea e ridurre il rischio di fratture. |
(1|⊕⊕⊕O) |
|
5. Modulatori selettivi del recettore degli estrogeni (Serm) |
|
|
5.1. Nelle donne in postmenopausa con osteoporosi ad alto rischio di frattura e con caratteristiche sotto riportate, per ridurre il rischio di fratture vertebrali è consigliata la somministazione di raloxifene o bazedoxifene. Caratteristiche: pazienti con un basso rischio di trombosi venosa profonda e per le quali i bifosfonati o il denosumab non sono appropriati o con un alto rischio di carcinoma mammario. |
(1|⊕⊕⊕⊕) |
|
6. Terapia ormonale sostitutiva e tibolone |
|
|
6.1 Per prevenire qualunque tipo di fratture, in donne in postmenopausa ad alto rischio di frattura e con le caratteristiche sotto riportate, è consigliabile somministrare terapia ormonale sostitutiva, utilizzando la terapia a base di soli estrogeni in donne isterectomizzate. Caratteristiche: donne con meno di 60 anni o in menopausa da meno di dieci anni; pazienti a basso rischio di trombosi venosa profonda; pazienti per le quali i bifosfonati o il denosumab non sono appropriati; donne con fastidiosi sintomi vasomotori; con ulteriori sintomi climaterici; pazienti senza controindicazioni; senza precedente infarto o ictus miocardico; senza cancro al seno; donne disposte ad assumere terapia ormonale sostitutiva. |
(2|⊕⊕⊕O) |
|
6.2 Nelle donne in postmenopausa con osteoporosi ad alto rischio di frattura e con le caratteristiche sotto riportate, per prevenire fratture vertebrali e non vertebrali è raccomandata la somministrazione di tibolone. Caratteristiche: pazienti con meno di 60 anni o in menopausa da meno di dieci anni; con un basso rischio di trombosi venosa profonda; donne in cui i bifosfonati o il denosumab non sono appropriati; con fastidiosi sintomi vasomotori; con ulteriori sintomi climaterici; senza controindicazioni; senza precedente infarto miocardico o ictus o alto rischio di malattie cardiovascolari; senza cancro al seno; donne disposte a prendere il tibolone. Osservazione tecnica: tibolone non è disponibile negli Stati Uniti e in Canada. |
(2|⊕⊕⊕O) |
|
7. Calcitonina |
|
|
7.1 Nelle donne in postmenopausa ad alto rischio di frattura con osteoporosi, si raccomanda la prescrizione di calcitonina spray nasale solamente nelle pazienti che non possono tollerare raloxifene, bisfosfonati, estrogeni, denosumab, tibolone, abaloparatide o teriparatide o per le quali queste terapie non sono ritenute appropriate. |
(2|⊕OOO) |
|
8. Calcio e vitamina D |
|
|
8.1 Nelle donne in postmenopausa con bassa densità minerale ossea e ad alto rischio di fratture con osteoporosi, si suggerisce la somministrazione di calcio e vitamina D in aggiunta alle terapie per l’osteoporosi. |
(2⊕⊕OO) |
|
8.2 Nelle donne in postmenopausa ad alto rischio di fratture con osteoporosi che non possono tollerare bifosfonati, estrogeni, modulatori selettivi della risposta agli estrogeni, denosumab, tibolone, teriparatide e abaloparatide, per prevenire le fratture dell’anca si raccomanda l’integrazione giornaliera di calcio e vitamina D. |
(1|⊕⊕⊕O) |
|
11. Monitoraggio |
|
|
11.1 Per valutare la risposta al trattamento delle donne in postmenopausa con bassa densità minerale ossea e ad alto rischio di fratture in trattamento per l’osteoporosi, si consiglia ogni uno-tre anni di monitorare la densità minerale ossea mediante densiometria ossea della colonna vertebrale e dell’anca. Osservazione tecnica: il monitoraggio dei marker di turnover osseo (telopeptide C-terminale sierico per terapia antiriassorbitiva o fosfatasi alcalina per terapia anabolica ossea) è un modo alternativo di identificare una risposta scarsa o una non aderenza alla terapia. |
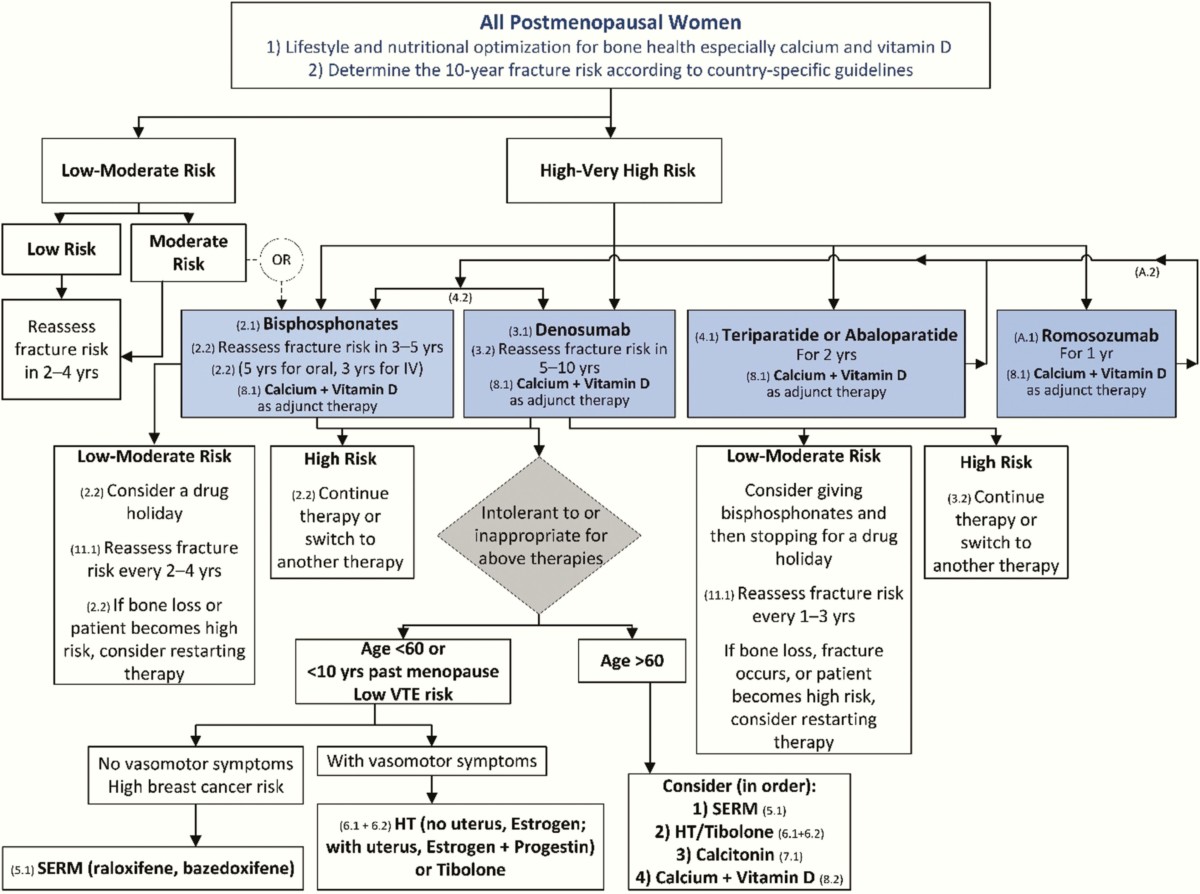
Algoritmo per la gestione dell’osteoporosi postmenopausale
Per guidare i clinici nelle scelte terapeutiche più appropriate quando discutono il processo decisionale clinico con il paziente, la Endocrine Society ha pubblicato un algoritmo aggiornato.
Linee guida
Dolores Shoback, Clifford J Rosen, Dennis M Black, Angela M Cheung, M Hassan Murad, Richard Eastell, Pharmacological Management of Osteoporosis in Postmenopausal Women: An Endocrine Society Guideline Update, The Journal of Clinical Endocrinology & Metabolism, Volume 105, Issue 3, March 2020, dgaa048, https://doi.org/10.1210/clinem/dgaa048
Articoli correlati
Romosozumab, meccanismo d’azione e informazioni sulla sicurezza

