A settembre Mediately ha condotto il sondaggio Digital Doctor 2021 coinvolgendo quasi 6.000 medici. Il sondaggio si è svolto in otto Paesi europei che usano l’app Mediately: Bulgaria, Croazia, Repubblica Ceca, Italia, Serbia, Slovacchia, Slovenia e Romania.
Digital Doctor 2021
Gli obiettivi del Digital Doctor 2021 erano i seguenti:
- determinare quale sia l’approccio dei medici alle tecnologie digitali
- valutare l’impatto delle nuove tecnologie sul loro lavoro
- conoscere i canali di comunicazione usati più frequentemente.
Insomma, il sondaggio si proponeva di scoprire come si sentono i medici nel loro ambiente di lavoro, quali sono i loro problemi, com’è avvenuto il passaggio alla telemedicina, quali cambiamenti ci sono stati nella cura dei pazienti, negli incontri con i colleghi e nella scelta dei canali di informazione. Questi argomenti sono state riassunti in 21 domande.
Digital Doctor 2021 è stato uno dei sondaggi più grandi del suo genere nel mondo. Ecco qualche dato riassuntivo:
- 5.782 risposte;
- 60% dei partecipanti con meno di 45 anni;
- 52% donne, 48% uomini;
- 36% specializzandi, 63% medici specialisti;
- la medicina generale è stata la specialità più rappresentata con 700 risposte;
- Il maggior numero di medici intervistati proveniva da Serbia (1.448), Romania (1.333) e Italia (1.269).
In generale, la maggior parte dei partecipanti ha segnalato di essere meno soddisfatti del loro lavoro rispetto all’anno precedente o ugualmente soddisfatti. L’Italia, tuttavia, è in controtendenza, con un 2% di soddisfatti in più rispetto al sondaggio 2020. Il sovraccarico di lavoro rimane la preoccupazione più diffusa: lo cita il 69% dei medici intervistati. I due terzi dei medici si dicono però ottimisti riguardo al futuro, il 67% in media e il 65% in Italia.
Pandemia e telemedicina
Una delle ragioni dell’ottimismo è la crescita dell’utilizzo e dell’apprezzamento della medicina a distanza. Il suo sviluppo è stato accelerato, negli ultimi due anni, dall’impatto della pandemia che ha creato un vero e proprio esperimento sul potenziale della telemedicina. I medici si sono trovati costretti a lavorare a distanza, e questa modalità di lavoro è diventata per loro uno strumento indispensabile. Secondo un sondaggio, nell’ultimo anno un terzo di tutti gli specialisti ha diagnosticato più del 10% dei loro pazienti a distanza. L’Italia è in testa alla classifica, con la metà di tutti i medici italiani che svolgono regolarmente diagnosi a distanza.
L’Italia è anche tra i Paesi in cui una percentuale maggiore dei medici intervistati si dice intenzionato ad aumentare la comunicazione a distanza con i pazienti: lo afferma il 64%, 10 punti percentuali in più rispetto alla media del sondaggio. Anche gli altri Paesi con più esperienza nella telemedicina hanno intenzione di accrescere ulteriormente il ricorso a questa pratica in futuro.
Negli ultimi due anni, la telemedicina è stata più utile ai pazienti che ai medici. Prima della
razionalizzazione del processo di utilizzo della telemedicina, essa veniva usata raramente dai medici, ma abbiamo scoperto che funziona bene anche in termini di qualità clinica. Affinché funzioni davvero, deve essere allineata alla pratica clinica. La telemedicina potrebbe diventare una parte fondamentale della tecnologia se gli aspetti legali e clinici fossero ben regolati
Victor Savevski, esperto in tecnologia sanitaria digitale
La telemedicina non dovrebbe mai sostituire le visite e gli esami faccia a faccia. Tuttavia, usata in modo appropriato, questa pratica sta già diventando una parte inevitabile del processo di gestione e trattamento dei pazienti: un’evoluzione rispetto alla quale non si può tornare indietro.
Informazione e formazione
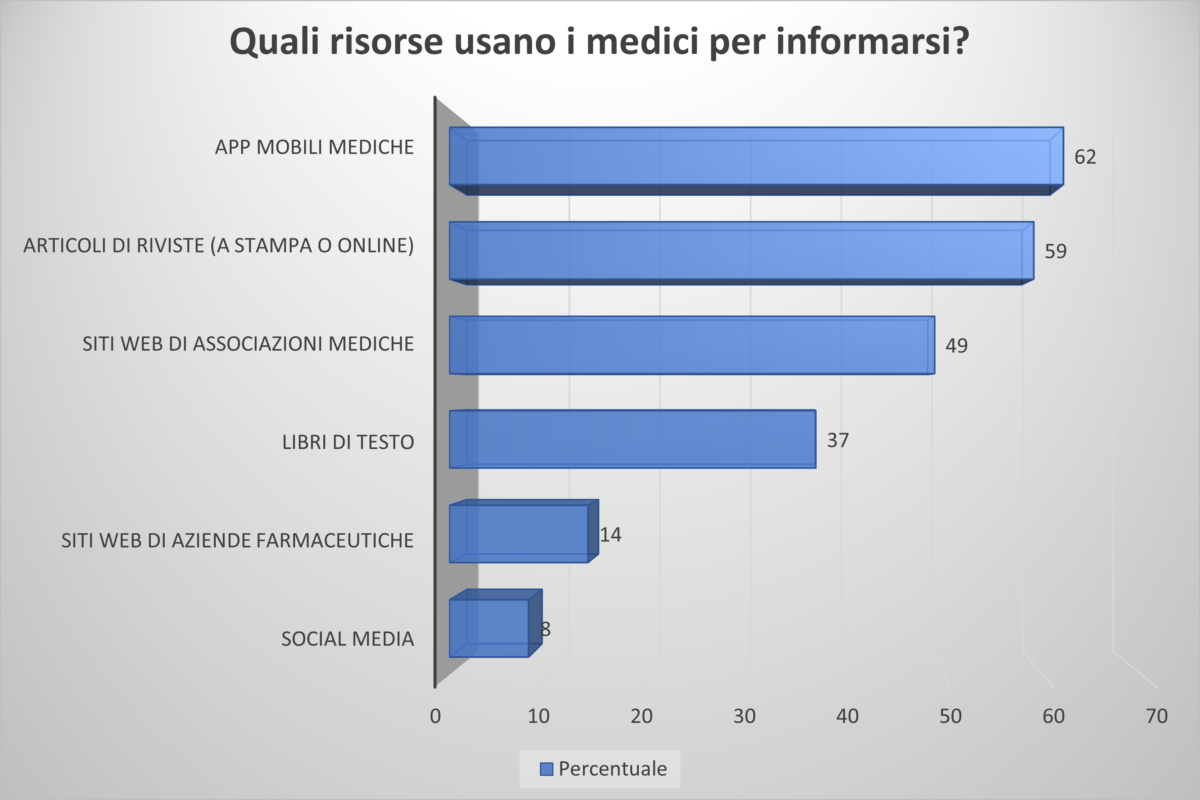
Trovare fonti di informazione affidabili non è un lavoro facile per i professionisti sanitari o per i medici. Dal sondaggio Digital Doctor 2021 risulta che i medici scelgono più spesso le app mediche mobili come fonte di informazioni, seguite a stretto giro dalle riviste a stampa e online, mentre al terzo posto si posizionano i siti web delle associazioni mediche. Nel complesso, l’indipendenza e l’affidabilità delle informazioni sono i fattori chiave nella scelta del canale di informazione.
Anche per quanto riguarda gli eventi di formazione, la preferenza va decisamente verso gli eventi ibridi: il 46% preferisce esperienze che combinino l’online e l’offline. La formazione accreditata online e i webinar sono usati in modo appropriato rispettivamente secondo il 60 e il 66% dei rispondenti, mentre rispettivamente il 33% e il 15% vorrebbero che questi strumenti fossero più diffusi. Il 70% sceglie un corso di formazione per interesse verso l’argomento, mentre il 67% è spinto anche dalla rapidità e comodità della formazione a distanza. Solo il 44% ammette che siano i crediti formativi a determinare la scelta di un corso.
Articoli correlati
Come il Covid-19 ha cambiato il percorso terapeutico dell’osteoporosi